27 marzo 2024 | Il Focus analizza il nuovo sistema di riparto del fabbisogno sanitario nazionale (FSN), introdotto dal 2023 con l’Intesa in Conferenza Stato-Regioni del 21 dicembre 2022 e il decreto del Ministro della Salute del 30 dicembre 2022. Al criterio capitario, parzialmente pesato per tenere conto dell’influenza dell’età sui consumi sanitari, sono stati affiancati altri parametri, ovvero la mortalità sotto i 75 anni e alcuni indicatori delle condizioni socio-economiche. Nel Focus si evidenziano le implicazioni del nuovo meccanismo allocativo e vengono valutati gli effetti distributivi della riforma.
L’articolo 119 della Costituzione richiede che le risorse degli Enti territoriali siano tali da finanziare integralmente le funzioni pubbliche loro attribuite. È pertanto necessario individuare criteri di riparto che rispecchino i fabbisogni.
Il fabbisogno sanitario nazionale standard (FSN) è definito dal D.Lgs. 68/2011 – che ha regolato la determinazione dei costi e dei fabbisogni standard nel settore sanitario – come il livello del finanziamento del Servizio sanitario nazionale (SSN) al quale ordinariamente concorre lo Stato. Esso viene fissato con legge statale (normalmente la legge di bilancio) e tramite intese tra Stato e Regioni, sebbene di fatto non sempre queste abbiano preceduto la determinazione per legge e spesso l’ammontare delle risorse sia stato in seguito modificato. Il finanziamento è successivamente ripartito tra le Regioni. Quelle a statuto speciale tuttavia finanziano autonomamente il proprio servizio sanitario (la Sicilia solo in parte), dunque la quota del riparto a esse attribuita non rappresenta un trasferimento effettivo.
Il problema dell’individuazione di criteri non arbitrari – finalizzati a garantire equità nell’accesso ed efficienza nella spesa – per distribuire il finanziamento assegnato alla sanità si pone in tutti i sistemi sanitari decentrati. In genere è privilegiato il criterio capitario, integrato attraverso la presa in conto di altri aspetti. Si tende a basare l’allocazione sui bisogni, utilizzando spesso come loro proxy il consumo di servizi sanitari, anche se questo approccio fa emergere alcuni problemi: ad esempio, consumi inappropriati, limiti fisici o economici all’accesso, mancata percezione del bisogno. Poiché nessun metodo di stima è in grado di prevedere esattamente le esigenze di spesa, rimane un elemento di incertezza, che può essere fronteggiato con strumenti diversi: dalla rinegoziazione retrospettiva dei fondi alla previsione di altri mezzi di finanziamento, al razionamento.
L’età è considerata il principale determinante dello stato di salute e del consumo sanitario. Viene anche ampiamente riconosciuta l’influenza delle condizioni socio-economiche. Al riguardo, si ritiene che la mortalità prematura (sotto una certa età) sia associata alla deprivazione (nel sistema inglese è usata come proxy dei bisogni insoddisfatti).
Già prima della recente riforma il sistema di allocazione delle risorse destinate al SSN era particolarmente articolato, anche per la coesistenza di diversi meccanismi di distribuzione applicati a differenti porzioni del finanziamento: il finanziamento indistinto, il Fondo farmaci innovativi, le risorse vincolate destinate alle Regioni o ad altri Enti, la quota premiale. Quest’ultima, aumentata negli anni e pari allo 0,5 per cento del FSN nel 2023, viene accantonata e quindi distribuita d’intesa con la Conferenza Stato-Regioni, anche tenendo conto dei criteri di riequilibrio frutto delle negoziazioni nell’ambito della Conferenza delle Regioni e delle Province autonome. I criteri alla base del riparto della quota premiale non sono necessariamente resi noti.
Per la maggior parte del finanziamento indistinto, il D.Lgs. 68/2011, come rivisto dalla L. 190/2014, aveva previsto un regime transitorio, con ponderazione della quota capitaria per fasce di età, e aveva indicato come pesi da adottare, a partire dal 2015, quelli già individuati dalla L. 662/1996, che a sua volta includeva la popolazione residente, la frequenza dei consumi sanitari per età e genere, i tassi di mortalità, ulteriori indicatori relativi a particolari situazioni territoriali ritenuti utili per definire i bisogni sanitari delle Regioni e indicatori epidemiologici territoriali. Inoltre, il D.Lgs. 68/2011 disponeva che ai fini del riparto si tenesse anche conto del percorso di miglioramento degli standard di qualità, attraverso la realizzazione e l’applicazione di un sistema di valutazione e monitoraggio delle cure e dell’assistenza. Nei fatti il meccanismo di riparto che doveva essere adottato in via transitoria è rimasto sostanzialmente in vigore fino al 2022.
La ponderazione per fascia di età assicura risorse addizionali ai territori con maggiore presenza di anziani e riduce quelle della Lombardia, del Lazio e delle grandi Regioni del Mezzogiorno (a parte la Sardegna).
Quanto ai nuovi criteri di riparto, gli effetti distributivi vanno nella direzione attesa. In particolare, poiché il parametro della mortalità è stato riferito a quella prematura (sia pure con una soglia di età piuttosto alta, pari a 75 anni) e gli ulteriori indicatori di particolari situazioni territoriali (povertà relativa, bassa istruzione e disoccupazione) sono stati interpretati come rappresentativi delle condizioni socio-economiche (sostanzialmente la deprivazione), il nuovo meccanismo di allocazione delle risorse ha favorito in generale le Regioni meridionali, dove sono più estesi i fenomeni di disagio, e soprattutto la Campania, che ha ottenuto 84 milioni in più, la Sicilia (+56 milioni), la Puglia (+45 milioni) e la Calabria (+21 milioni). Al contempo, sono state sfavorite la Lombardia (-71 milioni), il Veneto (-33 milioni) e l’Emilia-Romagna (-30 milioni). È il criterio della deprivazione che ha prodotto l’effetto più incisivo.
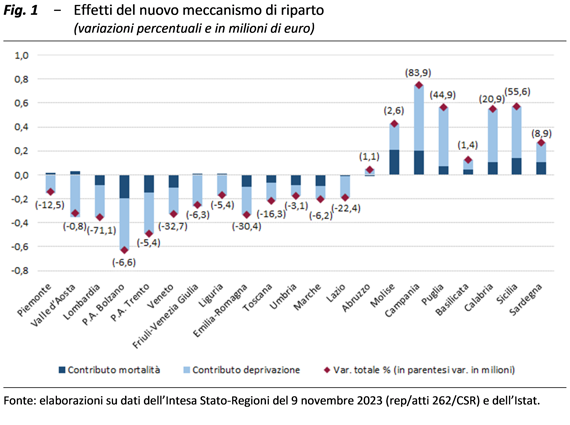
Il risultato in parte compensa la perdita che alcune Regioni, soprattutto la Campania e la Sicilia, subiscono in conseguenza della ponderazione della quota capitaria con i consumi per fascia di età, riequilibrando l’allocazione delle risorse in coerenza con l’evidenza secondo cui l’età rappresenta il principale determinante dello stato di salute e del bisogno sanitario, seguita dalle condizioni socio-economiche. Pertanto, il recepimento nei criteri di ripartizione dei nuovi indicatori dovrebbe garantire una maggiore aderenza tra i bisogni sanitari dei territori e le risorse destinate al loro soddisfacimento.
Tuttavia, si deve pure ricordare che una parte crescente del finanziamento, la cosiddetta quota premiale, è ripartita sulla base di negoziazioni tra le Regioni. Queste sembrano generalmente tenere conto di eventuali effetti sfavorevoli su talune di esse derivanti dalla distribuzione del finanziamento indistinto o da altre cause e compensarne gli effetti in qualche misura, facilitando il raggiungimento di accordi complessivi sull’allocazione delle risorse, ma allo stesso tempo riducendo la trasparenza del meccanismo di distribuzione complessivo. L’ammontare della quota premiale (644 milioni nel 2023) non è irrilevante, dal momento che questa rappresenta un terzo del finanziamento distribuito in base alla mortalità prematura e alla deprivazione (1.811 milioni). Tra l’altro, essendo attribuita con criteri discrezionali, tale quota può assicurare un vantaggio rilevante ad alcune Regioni. Nel 2023, ad esempio, la Lombardia, la Liguria e il Lazio hanno ottenuto rispettivamente 155, 108 e 53 milioni, tali da più che compensare la perdita subita per i nuovi criteri di riparto, mentre Campania e Puglia, con 131 e 16 milioni rispettivamente, hanno consolidato il proprio vantaggio.
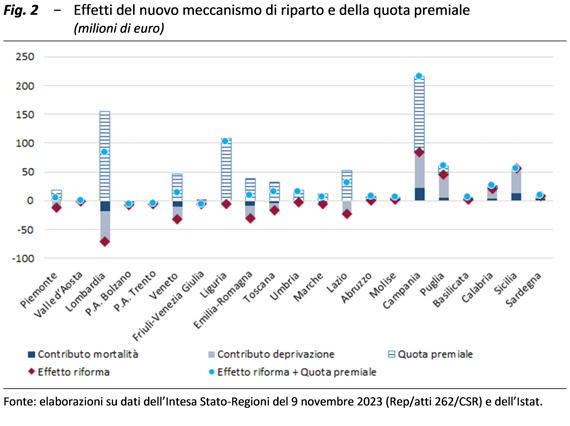
Esaminando più a fondo le implicazioni dell’algoritmo adottato per applicare i nuovi criteri, emergono alcuni aspetti del nuovo sistema di riparto, non tutti immediatamente evidenti, che assumono una certa rilevanza.
Si osservi, in primo luogo, che la capacità redistributiva complessiva dei nuovi criteri, intesa come ammontare assoluto di risorse spostate dal nuovo sistema – ovvero la somma delle differenze positive, o di quelle negative, calcolate nelle diverse Regioni tra il risultato post riforma e quello pre riforma – risulta per il 2023 pari a 219 milioni. Se si modificasse la quota del finanziamento distribuita secondo i nuovi criteri, all’aumentare di un punto percentuale sarebbero redistribuiti tra le Regioni 146 milioni in più, mentre si tratterebbe di 225 milioni se si considerasse per il riparto la sola deprivazione e di 71 milioni con la sola mortalità.
In secondo luogo, la definizione dei pesi e il sistema di aggregazione degli indicatori di povertà relativa, bassa istruzione e disoccupazione in una sorta di indice di deprivazione da utilizzare per il riparto implicano il doppio conteggio degli individui che risultino deprivati secondo più di un indicatore. Pertanto il giudizio di valore implicito nell’attribuzione di pesi uguali alle tre variabili, dato il sistema di aggregazione, riflette l’attribuzione di un rischio maggiore ai soggetti con più forme di deprivazione. L’aggregazione dei tre indicatori mediante la media geometrica invece consente una qualche compensazione tra valori contenuti di un indicatore e valori più elevati di altri.
In terzo luogo, apparirebbe più coerente tenere conto, ai fini del riparto in base alla mortalità prematura, delle differenze nella struttura della popolazione per fascia di età delle diverse Regioni, adottando metodi di standardizzazione utili a neutralizzare tali differenze che, diversamente dai tassi regionali specifici di mortalità per età, non sono legate alle condizioni di emarginazione. Ne discenderebbe un vantaggio soprattutto per la Campania (8 milioni circa) e per la Lombardia (3,5 milioni). Di contro, l’attuale metodologia avvantaggia principalmente Piemonte, Liguria, Sardegna e Toscana.
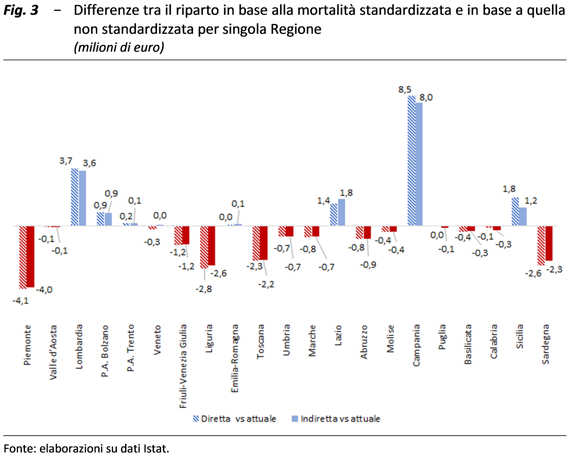
Infine, si ricorda che resta ancora inattuata l’inclusione nel riparto degli altri criteri previsti dalla L. 662/1996 e dal D.Lgs. 68/2011, in attesa che siano disponibili dati adeguati e che siano risolti i problemi connessi con le norme sulla privacy.
Nel caso di una rivisitazione del meccanismo e dei parametri adottati per l’allocazione delle risorse, inoltre, una stima dei pesi congiunti delle variabili età e deprivazione sulla base dei consumi rilevati a consuntivo potrebbe essere utile ai fini della valutazione del ruolo rispettivo delle due determinanti del bisogno sanitario, malgrado il consumo stesso non rifletta pienamente i bisogni. Anche in questo caso andrebbero rafforzate le basi informative, in coerenza con le disposizioni che regolano il trattamento dei dati personali e sensibili.
